Astım tanısı için halen tüm dünyada önerilen en geçerli yöntem anamnez ve fizik muayenedir. Aslında anamnez tek başına çoğu zaman yeterlidir, fizik muayenede hastaların ancak üçte birinde ronkus oskülte edilir. İstenen akciğer radyolojisi, solunum fonksiyon testleri, kan ve balgam tetkikleri ve gereğinde yapılan alerjik değerlendirme, genellikle tanıya yardımcı olmakla birlikte, her zaman tanısal değildir. Bronş provokasyon testleri, bronkoalveolar lavajda, balgam ve serumda çeşitli belirteçlerin bakılması, mukoza biyopsileri, ekshale edilen soluk havasında nitrik oksit ve benzeri detaylı incelemeler, radyolojik olarak bronş duvarı kalınlığının ölçümü gibi sofistike tetkikler, ekonomik olmaması ve eğitimli personel ihtiyacı gibi nedenlerle, araştırma dünyasından çıkıp günlük pratiğe girememiştir. Sonuçta yapılan epidemiyolojik çalışmaların hemen hepsinin ya tıbbi kayıtlardan ya da çeşitli anketler ve kolay uygulanan tetkik(ler) bazlı olması kabul görmüştür. Zamanla uygulanan anketler geliştirilerek ve standardize edilerek, bu araştırmaların daha güvenilir ve birbirleriyle mukayese edilebilir olması sağlanmıştır. Bu alanda en çok kullanılan yöntemler Avrupa Birliği Solunum Sağlığı (European Respiratory Heath Survey, ECRHS) ve Uluslararası Çocukluk Dönemi Astım ve Alerji Araştırması (International Study of Asthma and Allergies in Chidhood) yöntemleridir. Ancak ülkemizde Türk Toraks Derneği Astım ve Allerji Çalışma Grubunca gerçekleştirilen çok merkezli (Prevalance of allergies and risk factors in Turkey, PARFAIT) çalışması örneğinde olduğu üzere araştırmacıların yerel ve lokal olarak hazırladıkları anket ve yöntemler de kullanılmaktadır.
Ülkemizdeki astım araştırmalarının çoğu sadece anket bazlıdır. Prospektif ve bazı testlerin de eklendiği çalışma sayısı çok azdır. Halbuki detaya inmek, özgün sonuçlara ulaşmak ancak bu yöntemle olacaktır. Bu tür prospektif ve ardışık araştırmalar özel eğitimli araştırmacılarla, büyük bütçelerle ve yıllarca süren çalışmalar neticesinde ortaya çıkmaktadır. Ülkemizde bu nedenle araştırmalar genellikle kesitsel olarak yapılmaktadır. Belki ülkemiz için bir özel durum da, insanların çocukları ile ilgili bilgileri kolayca ve gönüllü olarak verirken, kendileri ile ilgili verileri vermedeki gönülsüzlüğüdür.
Astım epidemiyolojisi ülkemizde en çok araştırılan konulardan biridir. Astım çalışması yapılmayan illerimizin sayısı, yapılanlardan daha azdır. Tabii ülkemiz hızla değişen bir gelişmişlik ve demografiye sahiptir. Kır ve kentte yaşayanların özellikleri, çeşitli şekilde gelen göçmenler, hava kirliliği, iklim değişikliği, endüstrileşme vs mutlaka bu hastalığın epidemiyolojisini şöyle ya da böyle etkilemektedir. Bu nedenle başta astım gibi olan kronik hastalıkların sıklığı ve etkileyen risk faktörleri sık sık mukayese edilebilir bir yöntemle araştırılmalıdır.
Burada verilen sıklık rakamlarının bazısı şimdiki prevalans, bazısı belli bir dönemi kapsayan periyodik prevalans veya yaşam boyu kümülatif prevalans olabilir. Mukayese ederken bu özelliğin de göz önünde bulundurulması gerekir. Göç ve deprem ülkemiz için çok önemli iki faktördür. Ben ülkemizdeki tüm tıbbi araştırmaların bu olaylardan sonra yeniden araştırılmasının önemli olduğundan eminim.
Sonuçta araştırmalar astım prevalansının ülkemizde erişkinlerde çoğunlukla %2-10 arasında birikim gösterdiğini bildirmiştir. Standart bir yaklaşımla ülkemizin 14 şehir ve kırsalında yapılan en geniş PARFAIT çalışmasında astım prevalansı erişkin erkeklerde şehirlerde %6.2 (Güven aralığı %95; 5.8-6.6), kırsal kesimde %8.5 (Güven aralığı %95; 7.9-9.1), kadınlarda şehirlerde %7.5 (Güven aralığı %95; 7.1-7.9) ve kırsal kesimde %11.2 (Güven aralığı %95; 10.9-11.8) olarak bulunmuştur. Ülkemizde sanki kırsal kesimde prevalans rakamları biraz daha yüksektir.
Ülkemizde erişkinlerde astım sıklığı ve maliyet
Astım, dünya çapında yaklaşık 300 milyon insanı etkileyen, en yaygın kronik hastalıklardan biridir. Dünyanın her yerinde, her yaştan insanda erken ölüm ve yaşam kalitesinin düşmesi de dahil olmak üzere önemli bir hastalık yükünün nedenidir (1). Türkiye'de yaklaşık 3 milyon kişiyi etkilediği tahmin edilen astım, kronik solunum yolu hastalıkları arasında ayaktan hastaneye başvurunun ikinci en sık nedenidir (2).
Astım prevalansı, farklı genetik, çevresel ve mesleki risk faktörleri nedeniyle dünyanın farklı bölgelerinde büyük farklılıklar göstermektedir. Astımın kesin ve evrensel olarak kabul edilmiş bir tanımının olmaması ve epidemiyolojik çalışmalarda farklı tanımlar ve yöntemlerin kullanılması saptanan prevalansların karşılaştırılmasını zorlaştırsa da, mevcut çalışmalarla hastalığın prevalansının artmaya devam ettiği tahmin edilmektedir.
Türkiye’de Erişkinlerde Astım Sıklığı
Ülkemizde erişkinlerde yapılmış prevalans çalışmaları Tablo 1’de özetlenmiştir. Bu çalışmaların hepsi ülkenin farklı şehirlerine ait epidemiyolojik veriler sunmaktadır (3-24). Ülkemizdeki erişkin astım araştırmalarının çoğu Avrupa Birliği Solunum Sağlığı Anketi (European Community Respiratory Health Survey-ECRHS) kullanılarak yapılmıştır. Bu verilere göre, ülkemizde erişkinlerdeki astım prevalansı %0.7-13.5 arasında, astım benzeri semptom prevalansı ise %7.1-38 arasında bildirilmiştir (Tablo 1). Ülkemizdeki genel prevalans verilerinin değerlendirildiği erişkinlerde yapılmış en geniş çalışma olan, Türk Toraks Derneği’nce gerçekleştirilen çok merkezli, 14 ayrı şehirden toplam 25,843 kişinin katıldığı PARFAIT çalışmasında; astım sıklığı ülke genelinde erkeklerde %7.1 kadınlarda ise %9.0 olarak saptanmıştır (16). (Ülkemizde erişkinlerde astım sıklığının illere göre dağılımı Şekil 1.’de gösterilmiştir).
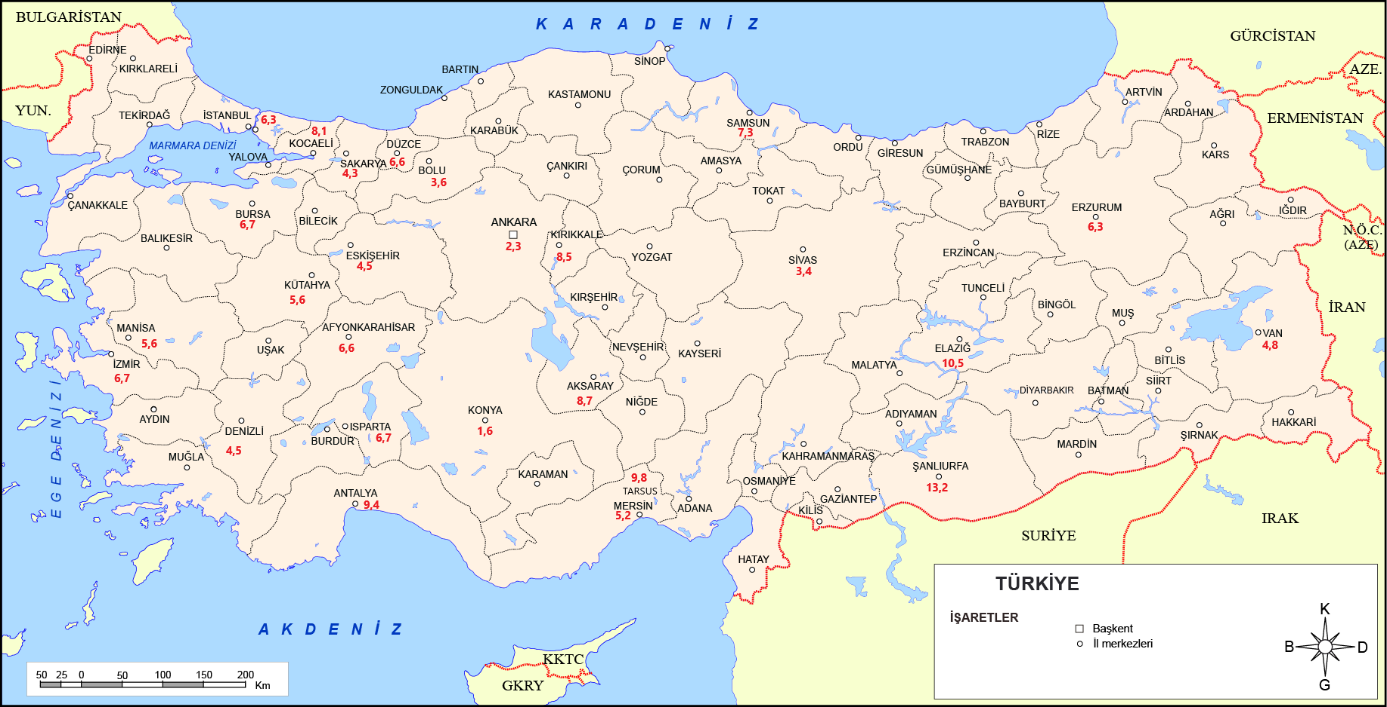 Şekil 1. Ülkemizde erişkinlerde astım sıklığının illere göre dağılımı. (Türkiye haritası www.cografyaharita.com adresinden alınmıştır.)
Şekil 1. Ülkemizde erişkinlerde astım sıklığının illere göre dağılımı. (Türkiye haritası www.cografyaharita.com adresinden alınmıştır.)
Dünya’da astım prevalansının değerlendirildiği, Dünya Sağlık Örgütü’ne (DSÖ) üye olan, Türkiye’nin de dahil olduğu, 70 ülkenin verilerinin incelendiği WHS (World Health Survey) çalışmasında, ülkemizde doktor tanılı astım prevalansı %2.06, astım semptomu prevalansı ise %11.34 bulunmuştur (19). Bu çalışmada ülkemizde doktor tanılı astım sıklığı dünya genelindeki (%4.27) ve Avrupa’daki (%8.61) prevalanstan daha düşük görünmektedir.
Ülkemizde hırıltı/hışıltı semptomu prevalansının dünya geneline göre daha yüksek, astım prevalansının ise daha düşük olması dikkat çekicidir. Bu durum, kısmen astımın toplumumuzda yeterince bilinmemesi ve astım terimi yerine başka terimlerin kullanılmasından kaynaklanıyor olabilir (Astım başlangıcı gibi).
Hijyen hipotezine göre kırsal yaşam koşullarında astım ve alerjik hastalıkların daha az görüldüğü düşünülmektedir. Çevresel farklılıkların etkileri ile ilgili ülkemizde fazla sayıda çalışma yoktur. Bu çalışmalardan İzmir’de (6) yapılmış bir araştırmada astım sıklığı kentsel alanda daha fazla iken, Elazığ (5) ve Kırıkkale (18) ve 14 şehirde yapılan PARFAIT erişkin çalışmasında (16) bundan farklı olarak kırsalda yaşam artan astım prevalansı ile ilişkili bulunmuştur (Tablo 2). Kırsal bölgelerde yaşayan erişkinlerde astım sıklığının daha yüksek olması, çocukluk çağında solunum yolu enfeksiyonlarının daha sık görülmesine ve ev içi biomass dumanına maruz kalınmasına bağlanabilir. Erişkinlerde astım sıklığında artışı araştıran aynı bölgede aynı yöntemle yapılan çalışma bulunmamaktadır.
Mültecilik ve göç modern zamanların hastalık ya da ölümle sonuçlanabilecek acil koşullarından biridir. Ortadoğu’da yerinden edilme kentsel bir fenomendir ve yerinden edilmiş insanlar kamplarda yaşarken çoğunluğu yoksul yerleşim alanlarında barınmaktadır. Hastane kayıtları incelendiğinde Suriyeli mültecilerde Türk vatandaşlarına göre daha yüksek astım prevalansı (%18.7) ve bu nedenle artmış acil başvurusu (%0.7) saptanmıştır (23,24).
Çalışanlarda Astım Sıklığı
Ülkemizde çeşitli meslek gruplarında astım sıklığı konusunda yapılmış bazı çalışmaların özetleri Tablo 2’de verilmiştir. Yapılan çalışmalarda; Avrupa Birliği Solunum Sağlığı (European Community Respiratory Health Survey-ECRHS), Uluslararası Çocukluk Çağı Astım ve Allerjik Hastalıklar Çalışması (International Study of Asthma and Allergies in Childhood-ISAAC), Amerikan Toraks Derneği (American Thoracic Society -ATS), Vandenplas ve İngiltere Tıp Araştırma Konseyi (British Medical Research Council -BMRC) anketleri kullanılmıştır. Berberler, araba boyacıları, boyacılar, silah fabrikası işçileri, tezek yakan köy kadınları, adölesan işçiler, motor işçileri, torna tesviye işçileri, tekstil işçileri, kaynakçılar, kot kumlama işçileri, mutfak işçileri, sağlık çalışanları, döküm işçileri, hastane çalışanları, tarım işçileri, hastane temizlik işçilerinde yapılan çalışmalarda astım prevalansı %0-23.8 arasında, astım benzeri semptom prevalansı ise %8.5-63 arasında bildirilmiştir (25-37).
Astım Hastalarının Özellikleri
Ülkemizde Türk Toraks Derneği’nce on yıl ara ile düzenlenen Türk Toraks Derneği PHENOTURK çalışması (Tablo 3) ve Türk Toraks Derneği Ulusal Astım Veri Tabanı çalışması verileri karşılaştırıldığında; 10 yıl arayla yaş ve cinsiyet, aktif sigara içimi, vücut kitle endeksi, astım başvuru yaşı, hastane başvuruları açısından anlamlı farkın olmadığı, atopi oranlarında yaklaşık iki misli artışın olduğu ve astımın yıllar içinde daha iyi kontrol edildiği izlenmektedir (38,39)
Ülkemizde Astım Maliyeti
Astım dünya genelinde milyonlarca insanı etkileyen, her yaşta görülebilen, etkilediği hastaların günlük yaşamında bir engel oluşturan, yaşam kalitesini olumsuz etkileyen kronik bir halk sağlığı sorunudur. (1,19). Astım; hastalar, hastaların aileleri ve sağlık sistemi açısından hem sosyal hem de ekonomik olarak önemli bir maliyet oluşturmaktadır (40).
Astımda hastalık yükü incelenirken maliyetler üç kısımda incelenmektedir;
-
Doğrudan maliyetler:
- Tıbbi giderler: Hastaneye yatışlar, acil servis kullanımları ve ayaktan tedavi giderleri (Hekim başvuruları, tanısal testler ve ilaçlar için harcanan paralar).
- Tıbbi olmayan giderler: Hastaneye ulaşım giderleri, astım kontrolünü kolaylaştıran ürünler (örneğin, anti-alerjik yastıklar), rutin ev işleri, evlerde yapılan ana tamiratlar.
- Dolaylı maliyetler: İş ve okul günü kayıpları, iş veriminde düşmeye bağlı ücret kayıpları, işte ya da okulda performans kaybı, erken ölümler.
- Ölçülemeyen maliyetler: Hastalığa bağlı ağrı, mutsuzluk, sıkıntı, ıstırap, stres, yaşam kalitesinde azalma. (1,41).
Astımın doğrudan maliyeti diğer ülkelerde olduğu gibi ülkemizde de önemli boyuttadır (1,42). Hastalığın şiddeti ile doğrudan maliyet artmakta ve ataklar doğrudan tedavi maliyetinde önemli yer tutmaktadır (1,43). Astım kontrolünün yetersiz olması doğrudan tedavi maliyetlerinde artışla ilişkili olduğu gibi, üretkenlikte azalma, daha düşük yaşam kalitesi, günlük yaşam aktiviteleri üzerinde daha belirgin etkilenme ile de ilişkili bulunmuştur (1, 41-43). Astım hastalarında kontrolün sağlanmasına yönelik girişimler ilaç harcamasını arttırmakla beraber hastaneye yatışları azaltmakta ve sonuçta astımın sosyoekonomik yükünün azaltılmasına yardımcı olmaktadır (44,45). Ülkemizde yapılan bir çalışma astım tanısında kullanılan tanı ve tedavi harcamalarındaki akademik kariyer ve uzmanlıklar arasında farklılıkların, tanı ve tedavide standartlaşma ihtiyacı olduğunu göstermektedir (46).
Dünyadaki yaklaşık 300 milyon astım hastasından her yıl 250.000 civarında çocuk ve erişkin hastanın ataklar sırasında kaybedildiği hesaplanmaktadır. Astıma bağlı ölümlerde özellikle son 20 yılda belirgin azalma olsa da, halen dünyada astıma bağlı ölüm hızı erkeklerde 13/100.000 kadınlarda 9/100.000 olarak bildirilmektedir (47). Ülkemizde astım hastalarında mortaliteyi araştıran çalışma bulunmamaktadır.
Uluslararası çalışmalarda doğrudan maliyetler incelendiğinde; Amerika Birleşik Devletleri’nde hasta başı yıllık maliyet 1907 Dolar ve yıllık toplam maliyet 18 milyar Dolar (48), 25 Avrupa ülkesinde yapılan çalışmada hasta başı maliyet 1583 Euro ve toplam yıllık maliyet 17,7 milyar Euro olarak bulunmuştur (49). Avrupa Birliğinde çocuklardaki astım yıllık toplam maliyeti tanı olarak astım alınırsa 3 milyar Euro, tanı olarak hışıltı temel alınırsa 5,2 milyar Euro olarak bulunmuştur (50). Ülkemizde astım yıllık toplam maliyeti ile ilgili bilgi veren yegane çalışma çocuklarda yıllık toplam maliyeti 1.08 milyar Dolar olarak hesaplamıştır. (51).
Ülkemizde astım maliyeti ile ilgili yapılmış çalışmalar Tablo 4’da özetlenmiştir (42,51-56). Buna göre erişkin astımının kişi başı bir yıllık doğrudan maliyetinin 830.2-1467.5 ABD Doları, acil servis başvuru maliyetinin 125.2-306,2 ABD Doları, hastaneye yatış maliyetinin ise 513.2-1066 ABD Doları arasında olduğu gösterilmiştir (42,52-55 ). Ağır astımlı hastaların yıllık kişi başı maliyeti ise 4369.8 ABD Dolarını bulmaktadır (56).
Erişkin astım yükünün incelendiği Mısır, Türkiye ve Körfez ülkelerinde yapılan bir çalışma astıma atfedilebilen hastalık yükünün önemli olduğunu göstermektedir. Çalışmaya dahil olan hastaların çoğunda hastalığın kontrol altında olmadığı izlenmiştir. Bununla birlikte, astımı kontrol altında olanlarda daha az doktor ziyareti ve günlük yaşam aktiviteleri açısından daha iyi yaşam kalitesi bildirilmiştir (57).
Hastalığa bağlı kaygının değerlendirildiği bir çalışmada; Astımlı ergenlerde hastalık konusunda kaygılı olanların psikiyatrik belirtilerinin daha yüksek olması ve ailelerin tedavi konusunda umutsuzluğu, sağlık hizmeti sunucularının ergen hastaları ve bakıcılarını bilgilendirmek ve güvence altına almak için daha fazla zaman harcaması gerektiğini göstermektedir. Erken ergenlik döneminde hastanın tedaviye uyumunun artması hastalığın psikolojik yükünü azaltmaktadır. Bu nedenle ebeveynlerin psikiyatrik semptomlarının psikolojik iyi oluş üzerindeki etkisi ve ergenlerin hastalıklarla ilgili düşünceleri de dikkate alınarak, astımlı hastaların takibinde ergenlerin fiziksel, bilişsel ve psikososyal gelişimlerine uyumlu biyo-psiko-sosyal yaklaşım benimsenmelidir (58).
Astımın toplumsal yükünün azaltılması için öncelikle astımın önemli bir morbidite ve mortaliteye yol açtığı, önemli miktarlarda maddi kayıplara neden olduğu bilinmelidir. Bunun için de hastalık maliyeti çalışmalarına öncelik verilmelidir. Elde edilecek bulgular, astıma yönelik ulusal stratejilerin belirlenmesinde yol gösterici olacaktır. İlaç dahil uygulanacak müdahalelerin benimsenmesinde maliyeti düşük olan, yaşam kalitesini yükseltenlerin bilinmesi için de çalışmalar yapılmalıdır.
Sonuç olarak astımın epidemiyolojik, fenotipik, mesleksel yönü ve maliyet araştırmaları belli aralıklarla düzenli olarak tekrarlanmalıdır. Dünyada ülkemiz kadar göçmen alan başka bir ülke yoktur ve bu yoğun göç ülkemizin tüm tıbbi bilgilerinin sık sık tekrar araştırılmasını zorunlu kılmaktadır.
KAYNAKLAR
- Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention (Update 2023). Available from: https://ginasthma.org/gina-reports/
- Celik G, Mungan D, Bavbek S, et al. The prevalence of allergic diseases and atopy in Ankara, Turkey: a two-step population-based epidemiological study. J Asthma. 1999;36:281-90. https://pubmed.ncbi.nlm.nih.gov/10350225/
- Ozdemir N, Uçgun I, Metintas S et al. The prevalence of asthma and allergy among university freshmen in Eskisehir, Turkey. Respir Med. 2000 Jun;94(6):536-41. https://pubmed.ncbi.nlm.nih.gov/10921756/
- Kalyoncu AF, Demir AU, Ozcakar B, et al. Asthma and allergy in Turkish university students: Two cross-sectional surveys 5 years apart. Allergol Immunopathol (Madr). 2001 Nov-Dec;29(6):264-71. https://pubmed.ncbi.nlm.nih.gov/11834185/
- Tug T, Acik Y. Prevalence of asthma, asthma-like and allergic symptoms in the urban and rural adult population in Eastern Turkey. Asian Pac J Allergy Immunol. 2002;20:209-15. https://pubmed.ncbi.nlm.nih.gov/12744620/
- Çımrın A, Sevinc C, Ellidokuz H ve ark. Tıp fakültesi öğrencilerinde astım semptomu prevalansı ve ilişkili faktörler. Toraks Dergisi. 2002;3(1):13- 16. https://search.trdizin.gov.tr/tr/yayin/detay/19010/
- Akkurt I, Sümer H, Ozşahin SL, et al. Prevalence of asthma and related symptoms in Sivas, Central Anatolia. J Asthma. 2003;40:551-6. https://pubmed.ncbi.nlm.nih.gov/14529105/
- Emri S, Turnagöl H, Başoglu S et al. Asthma-like symptoms prevalence in five Turkish urban centers. Allergol Immunopathol (Madr). 2005;33:270-6. https://pubmed.ncbi.nlm.nih.gov/16287546/
- Dinmezel S, Ogus C, Erengin H et al. The prevalence of asthma, allergic rhinitis, and atopy in Antalya, Turkey. Allergy Asthma Proc. 2005;26:403-9. https://pubmed.ncbi.nlm.nih.gov/16450576/
- Sakar A, Yorgancioglu A, Dinc G, et al. The prevalence of asthma and allergic symptoms in Manisa, Turkey (A western city from a country bridging Asia and Europe). Asian Pac J Allergy Immunol. 2006;24:17-25. https://pubmed.ncbi.nlm.nih.gov/16913185/
- Hamzaçebi H, Unsal M, Kayhan S et al. Prevalence of asthma and respiratory symptoms by age, gender and smoking behavior in Samsun, North Anatolia Turkey. Tuberk Toraks. 2006;54:322-9. https://www.tuberktoraks.org/managete/fu_folder/2006-04/2006-54-4-322-329.pdf
- Bozkurt N, Bozkurt A, Taş E ve ark. Denizli il merkezinde 15 yaş ve üzeri nüfusta astım prevalansı. Toraks Dergisi.2006;7(1): 5- 10. https://search.trdizin.gov.tr/tr/yayin/detay/64199/denizli-il-merkezinde-15-yas-ve-uzeri-nufusta-astim-prevalansi
- Daloğlu G, Özkurt S, Evyapan F ve ark. Denizli il merkezindeki 20–49 yaş grubu erişkinlerde astım semptom prevalansı ve etkileyen risk faktörleri. Toraks Dergisi. 2006; 7(3): 151- 155 https://search.trdizin.gov.tr/tr/yayin/detay/79760/denizli-il-merkezindeki-20-49-yas-grubu-eriskinlerde-astim-semptom-prevalansi-ve-etkileyen-risk-faktorleri
- Onbaşi O, Ilhan AC, Onbaşi K et al. The prevalence of asthma and allergy among university students in Van, Turkey. Allergy. 2008;63:139-40. https://pubmed.ncbi.nlm.nih.gov/17941954/
- Teke T, Özer F. Selçuk Üniversitesi öğrencileri arasında astım ve astım semptom prevalansı. Genel Tıp Dergisi. 2008; 18(1): 13-21. https://search.trdizin.gov.tr/tr/yayin/detay/83395/selcuk-universitesi-ogrencileri-arasinda-astim-ve-astim-semptom-prevalansi
- Kurt E, Metintas S, Basyigit I, et al; PARFAIT Study of the Turkish Thoracic Society Asthma and Allergy Working Group. Prevalence and Risk Factors of Allergies in Turkey (PARFAIT): results of a multicenter cross-sectional study in adults. Eur Respir J. 2009 Apr;33(4):724-33. https://pubmed.ncbi.nlm.nih.gov/19129285/
- Köse E, Moçin Ö. Şanlıurfa kırsalı 20-44 yaş arası erişkinlerde astım ve alerjik semptom prevalansı. Solunum. 2010; 12(3): 134 - 138. https://search.trdizin.gov.tr/tr/yayin/detay/115490/sanliurfa-kirsali-20-44-yas-arasi-eriskinlerde-astim-ve-alerjik-semptom-prevalansi
- Ekici A, Ekici M, Kocyigit Pet al. Prevalence of self-reported asthma in urban and rural areas of Turkey. J Asthma. 2012;49(5):522-6. https://pubmed.ncbi.nlm.nih.gov/22502860/
- To T, Stanojevic S, Moores G, et al. Global asthma prevalence in adults: findings from the cross-sectional world health survey. BMC Public Health. 2012; 12:204. https://pubmed.ncbi.nlm.nih.gov/22429515/
- Uğurlu E, Oncel SB, Evyapan F. Symptom prevalence and risk factors for asthma at the rural regions of Denizli, Turkey. J Thorac Dis. 2014 May;6(5):452-8. https://pubmed.ncbi.nlm.nih.gov/24822102/
- Talay F, Kurt B, Tug T et al. The prevalence of asthma and allergic diseases among adults 30-49 years of age in Bolu, Western Black Sea Region of Turkey. Clin Ter. 2014;165:e59-63. https://pubmed.ncbi.nlm.nih.gov/24589962/
- Baççıoğlu A, Söğüt A, Kılıç Ö et al.The Prevalence of Allergic Diseases and Associated Risk Factors in School-Age Children and Adults in Erzurum, Turkey. Turk Thorac J. 2015;16:68-72. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5783063/
- Kurtuluş Ş, Sak ZHA, Can R. Chest Diseases in Refugees Living in a Tent Camp and in Turkish Citizens Living in the District: Ceylanpınar Experience. Turk Thorac J. 2018 Jul;19(3):117-121. https://pubmed.ncbi.nlm.nih.gov/30083401/
- Sengoren Dikis O, Demirci H, Sezgin B, et al. What is the emergency application differences concerning diseases pertinent to the chest between Turkish citizens and Syrian refugees: A cross-sectional study. Clin Respir J. 2020 Mar 23. doi: 10.1111/crj.13189. https://pubmed.ncbi.nlm.nih.gov/32202394/
- Akpinar-Elci M, Cimrin AH, Elci OC. Prevalence and risk factors of occupational asthma among hairdressers in Turkey. J Occup Environ Med. 2002 Jun;44(6):585-90. https://pubmed.ncbi.nlm.nih.gov/12085487/
- Eifan AO, Derman O, Kanbur N et al. Occupational asthma in apprentice adolescent car painters. Pediatr Allergy Immunol. 2005 Dec;16(8):662-8. https://pubmed.ncbi.nlm.nih.gov/16343088/
- Turgut T, Taşdemir C, Muz MH ve ark. Elâzığ merkezinde oto ve mobilya atölyelerinde çalışan boya işçilerinde mesleki astım sıklığı [The prevalence of occupational asthma in auto and furniture dye workers in downtown Elazig]. Tuberk Toraks. 2005;53(4):371-8. https://search.trdizin.gov.tr/tr/yayin/detay/52515/
- Saygun M, Cakmak A, Ekici A, et al. Five annual observations of respiratory findings in gun factory workers exposed to solvents. J Occup Environ Med. 2007 Aug;49(8):909-12. https://pubmed.ncbi.nlm.nih.gov/17693789/
- Uzun K, Ozbay B, Ceylan E, et al. Prevalence of chronic bronchitis-asthma symptoms in biomass fuel exposed females. Environ Health Prev Med. 2003 Mar;8(1):13-7. https://pubmed.ncbi.nlm.nih.gov/21432110/
- Cakir E, Ersu R, Uyan ZS, et al. The prevalence and risk factors of asthma and allergic diseases among working adolescents. Asian Pac J Allergy Immunol. 2010 Jun-Sep;28(2-3):122-9. https://pubmed.ncbi.nlm.nih.gov/21038780/
- Temel O, Sakar Coşkun A, Yaman N, et al. Occupational asthma in welders and painters. Tuberk Toraks. 2010;58(1):64-70. https://pubmed.ncbi.nlm.nih.gov/20517731/
- Tutar N, Demir R, Büyükoğlan H, et al. The prevalence of occupational asthma among denim bleachery workers in Kayseri. Tuberk Toraks. 2011;59(3):227-35. https://pubmed.ncbi.nlm.nih.gov/22087518/
- Bilge U, Unluoglu I, Son N, et al. Occupational allergic diseases in kitchen and health care workers: an underestimated health issue. Biomed Res Int. 2013;2013:285420. doi: 10.1155/2013/285420. Epub 2013 Nov 11. https://pubmed.ncbi.nlm.nih.gov/24319680/
- Kayhan S, Tutar U, Cinarka H, et al. Prevalence of occupational asthma and respiratory symptoms in foundry workers. Pulm Med. 2013;2013:370138. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3794637/
- Dursun A, Aksu F, Bayiz ve ark. K Üçüncü Basamak Sağlık Çalışanlarında Mesleksel Rinit Ve Astım Sorgulaması. Ankara Medical Journal. 2020; 20(1): 196 - 204. https://jag.journalagent.com/amj/pdfs/AMJ_20_1_196_204.pdf
- Saglan Y, Bilge U, Oztas D, et al. The Prevalence of Asthma and Asthma-Like Symptoms among Seasonal Agricultural Workers. Biomed Res Int. 2020 Jun 25;2020:3495272. https://pubmed.ncbi.nlm.nih.gov/32685471/
- Ecin SM, Sandal A, Çetintepe SP, et al. Prevalence and Risk Factors of Work-Related Asthma in Hospital Cleaning Workers. Turk Thorac J. 2022 May;23(3):203-209. https://pubmed.ncbi.nlm.nih.gov/35579226/
- Yildiz F, Mungan D, Gemicioglu B, et al Asthma phenotypes in Turkey: a multicenter cross-sectional study in adult asthmatics; PHENOTURK study. Clin Respir J. 2017 Mar;11(2):210-223. https://pubmed.ncbi.nlm.nih.gov/26073091/
- Celik GE, Aydin O, Gokmen D et al. Picturing asthma in Turkey results from the Turkish adult asthma registry J Asthma. 2023 May 31:1-14. https://pubmed.ncbi.nlm.nih.gov/37096963/
- Sekerel BE, Gemicioglu B, Soriano JB. Asthma insights and reality in Turkey (AIRET) study. Respir Med. 2006;100:1850-4. https://pubmed.ncbi.nlm.nih.gov/16564685/
- Beyhun NE, Çilingiroğlu N. Hastalık maliyeti ve astım. Tüberküloz Ve Toraks, 2004; 52 (4): 386-392. https://tuberktoraks.org/managete/fu_folder/2004-04/2004-52-4-386-392.pdf
- Celik GE, Bavbek S, Paşaoğlu G, et al. Direct medical cost of asthma in Ankara, Turkey. Respiration. 2004;71:587-93. https://pubmed.ncbi.nlm.nih.gov/15627869/
- Bavbek S, Misirligil Z; Study Group. A breath for health: an exploratory study in severe asthma patients in Turkey. Allergy. 2008;63:1218- 27 . https://pubmed.ncbi.nlm.nih.gov/18699938/
- Sullivan SD, Weiss KB, Lynn H, et al. The cost-effectiveness of an inner-city asthma intervention for children. J Allergy Clin Immunol 2002; 110: 576-81. https://pubmed.ncbi.nlm.nih.gov/12373264/
- Kauppinen R, Vilkka V, Sintonen H, et al. Long-term economic evaluation of intensive patient education during the first treatment year in newly diagnosed adult asthma. Respir Med 2001; 95: 56-63. https://pubmed.ncbi.nlm.nih.gov/11207019/
- Sahin B, Tatar M. Factors affecting use of resources for asthma patients. J Med Syst. 2006 Oct;30(5):395-403. https://pubmed.ncbi.nlm.nih.gov/17069003/
- Salomon JA, Wang H, Freeman MK, et al. Healthy life expectancy for 187 countries, 1990-2010: a systematic analysis for the Global Burden Disease Study 2010. Lancet 2012;380:2144-2162. https://pubmed.ncbi.nlm.nih.gov/23245606/
- Sullivan PW, Ghushchyan VH, Slejko JF, et al. The burden of adult asthma in the United States: evidence from the Medical Expenditure Panel Survey. J Allergy Clin Immunol 2011;127:363-369. https://pubmed.ncbi.nlm.nih.gov/21281868/
- European Respiratory Society. European lung white book. Huddersfield: European Respiratory Society Journals Ltd.2003. https://www.ersnet.org/the-european-lung-white-book/
- van den Akker-van Marle ME, Bruil J, Detmar SB. Evaluation of cost of disease: assessing the burden to society of asthma in children in the European Union. Allergy 2005;60:140-149. https://pubmed.ncbi.nlm.nih.gov/15647033/
- Şekerel BE, Türktaş H, Bavbek S, et al. Economic Burden of Pediatric Asthma in Turkey: A Cost of Illness Study from Payer Perspective. Turk Thorac J. 2020 Jul;21(4):248-254. https://pubmed.ncbi.nlm.nih.gov/32687785/
- Aydin O, Erkekol FÖ,Turan ve ark. Astımda direkt maliyeti etkileyen faktörler 8 yılda değişti mi?Astım Allerji İmmünoloji. 2009; 7(2): 118 - 125. https://search.trdizin.gov.tr/tr/yayin/detay/99501/astimda-direkt-maliyeti-etkileyen-faktorler-8-yilda-degisti-mi
- Serinken M, Dursunoğlu N, Cimrin AH. Therapy costs of adult patients admitting to emergency unit of a university hospital with asthma acute attack. Tuberk Toraks. 2009;57(2):198-204. https://pubmed.ncbi.nlm.nih.gov/19714512/
- Bavbek S, Mungan D, Türktaş H, et al; ADVISE Study Group. A cost-of-illness study estimating the direct cost per asthma exacerbation in Turkey. Respir Med. 2011 Apr;105(4):541-8. https://pubmed.ncbi.nlm.nih.gov/21035319/
- Emre JÇ, Özdemir Ö, Baysak A, et al. Cost of asthma hospitalizations in a pulmonary clinic of a state hospital. Asthma Allergy Immunology 2014;12:140-145. https://aai.org.tr/abstract.php?lang=en&id=242
- Bavbek S, Malhan S, Mungan D, et al. Economic burden of severe asthma in Turkey: a cost of illness study from payer perspective. Eur Ann Allergy Clin Immunol. 2021 May;53(3):128-137. https://pubmed.ncbi.nlm.nih.gov/32372589/
- Mungan D, Aydin O, Mahboub B, et al. Burden of disease associated with asthma among the adult general population of five Middle Eastern countries: Results of the SNAPSHOT program. Respir Med. 2018 Jun;139:55-64. https://pubmed.ncbi.nlm.nih.gov/29858002/
- Dut R, Soyer O, Sahiner UM, et al. Psychological burden of asthma in adolescents and their parents. J Asthma. 2022 Jun;59(6):1116-1121. https://pubmed.ncbi.nlm.nih.gov/33722151/