Ülkemizde 2000 ve 2023 yılları arasında erişkin astımlı hastalarda yaşam kalitesini etkileyen toplam 31 çalışma yapılmıştır (Tablo 1). Bunların yıllara göre dağılımına baktığımızda 2005 ve 2014 yıllarında dörder yayın görülürken, diğer yıllarda genelde homojen olarak bu konuda yılda sadece birer yayın yapıldığı dikkati çekmektedir (Şekil 1).
Bu çalışmaların yaklaşık yarısında (14 araştırma) komorbid durumların yaşam kalitesini nasıl etkilediği araştırılmıştır; horlama ve apnenin yanısıra (1), yaşlı hastalarda psikolojik durum bozukluğunun (2), irritabl barsak sendromunun (3) ve modun düşük olmasının (4), diğer bazı çalışmalarda da, kişilik bozukluğu ve kişilik bozukluğu ile beraberindeki reflü ve rinokonjuktivit varlığının (5,6), anksiyete ve depresyonun yaşam kalitesini bozduğu gösterilmiştir (7). Bunların aksine Çoban ve ark. atopik durumun, Kalpaklıoğlu ve ark. astımla birlikte rinit varlığının yaşam kalitesini çok etkilemediğini bulmuşlardır (8,9). Aynı araştırmacıların 2006 yılında yaptıkları farklı bir çalışmada vücut kitle indeksinin (VKİ) yaşam kalitesini etkilemediğini saptanmışken (10), 2020 yılında Özbey ve ark. obez hastalarda diyetle kilo kaybının yaşam kalitesini artırdığını belirlemişlerdir (11). Pandemi döneminde yapılan bir çalışmada ise, astımlıların stress ve korku seviyeleri daha yüksek bulunup yaşam kalitelerinin bozulduğu gösterilmiştir (12).
Yaşam kalitesi ile ilgili yapılan çalışmalarda ikinci sıklığı (6 araştırma) PEF takibi, yazılı tedavi planı, şekillerle anlatılan tedavi planı ve inhaler kullanımına yönelik eğitimler gibi farklı hasta eğitim yöntemlerini içeren araştırmalar oluşturmakta olup, hepsinde yaşam kalitesinin eğitimle iyileştiği görülmektedir (13-18). 2015 yılında Cingi ve ark. POPET adlı mobil telefon uygulaması kullanımının da yaşam kalitesini artırabileceğini saptamışlardır (19).
Beklenilenin aksine yaşam kalitesi anketleri ile ancak 4 araştırma bulunmaktadır. Bunlardan üçünde SF-36 anketinin Türkçe versiyonunun etkinliği ve güvenilirliği araştırılıp etkin ve güvenilir bulunmuştur (20-22). Bir çalışmada kronik öksürüklü hastalarda özel yaşam kalitesi anketi kullanılmış ve olumlu sonuçlar elde edilmiştir (23), farklı bir çalışmada ise AQLQ anketinin etkin ve güvenilir olduğu bildirilmiştir (24).
Bunlardan farklı bir konu olarak, 2006’da Şahin ve ark. yaşam kalitesinin düşük olmasının astım harcamalarını artırdığını göstermişlerdir (25). Bir diğer çalışmada da astım kontrolü ile yaşam kalitesi ilişkisi değerlendirilmiş ve birbiriyle ilişkisi olmadığı vurgulanmıştır (26). Başka bir çalışmada, astımlı hastalarda kinezyofobi seviyesi yüksek ise yaşam kalitesinin ve fiziksel aktivitelerinin bozulacağı belirtilmiştir (27).
Bazı çalışmalarda da astımda değişik tedavi yöntemlerinin yaşam kalitesine etkileri araştırılmış, bunlardan birinde postmenapozal kadınlarda inhaler tedavi (28), diğerinde nazal polipin eşlik ettiği astımlılarda montelukast tedavisinin etkileri değerlendirilmiş (29) ve her ikisinde de olumlu sonuç elde edilmiştir. Son yıllarda ise ilginç olarak paramedikal yöntemlerden Paranayama nefes tekniği (30) ve yoganın (31) solunum fonksiyonlarını iyileştirerek astım kontrolünü arttırdığı, dolayısıyla yaşam kalitesi üzerine pozitif etkisi bulunmuştur.
Ülkemizdeki astım yaşam kalitesine yönelik çalışmaların ağırlıklı olarak psikolojik etmenler, mod, komorbiditeler gibi parametrelerle ilişkisine bakılırken, yaşam kalitesi anketlerinin popülerliğinin arttığı dönemlerde buna yönelik çalışmalar yapılmıştır. Öte yandan paramedikal yöntemlerin yaşam kalitesine etkisi araştırmaya açık, gelecekte ümit vaad eden yöntemler gibi durmaktadır. Pandemi ile birlikte gelecekte Teletıp uygulamasına yönelik veri eksikliği de göze çarpmaktadır. Dolayısıyla bu konuda bilimsel araştırmalara oldukça ihtiyaç vardır.
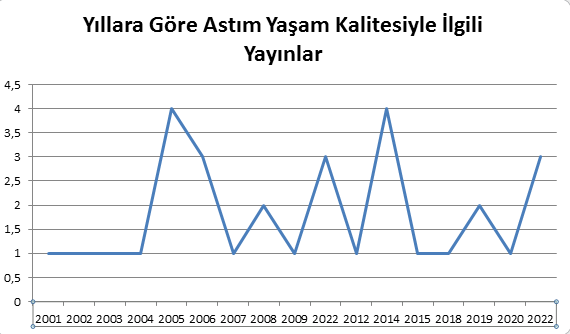 Şekil 1. Yaşam kalitesiyle ilgili yayınların yıllara göre dağılımı .
Şekil 1. Yaşam kalitesiyle ilgili yayınların yıllara göre dağılımı .
KAYNAKLAR
- Ekici A, Ekici M, Kurtipek E, et al. Association of asthma-related symptoms with snoring and apnea and effect on health-related quality of life. Chest. 2005;128(5):3358-3363. https://pubmed.ncbi.nlm.nih.gov/16304284//
- Oğuztürk O, Ekici A, Kara M, Ekici M, Arslan M, Iteginli A, Kara T, Kurtipek E. Psychological status and quality of life in elderly patients with asthma. Psychosomatics. 2005;46(1):41-6. https://pubmed.ncbi.nlm.nih.gov/15765820/
- Ekici A, Guliter S, Ekici M, et al. Irritable bowel syndrome in young and elderly patients with stable asthma. Dig Liver Dis. 2005 Oct;37(10):773-8. https://pubmed.ncbi.nlm.nih.gov/16023904/
- Ekici A, Ekici M, Kara T, Keles H, Kocyigit P. Negative mood and quality of life in patients with asthma. Qual Life Res. 2006;15(1):49-56. https://pubmed.ncbi.nlm.nih.gov/16411030/
- Hayat E, Börekçi Ş, Gemicioğlu B. Reflux, allergic rhinitis, and sleep disorders with asthma control and quality of life. J Clin Analytical Med, 2014;5(6), 453-456. https://search.trdizin.gov.tr/tr/yayin/detay/184091
- Yılmaz A, Cumurcu BE, Etikan I, Hasbek E, Doruk S. The effect of personality disorders on asthma severity and quality of life. Iran J Allergy Asthma Immunol. 2014;13(1):47-54. https://pubmed.ncbi.nlm.nih.gov/24338228/
- Çoban H, Ediger D. Control of asthma, quality of life, anxiety and depression symptoms among Turkish patients with asthma. Electron J Gen Medicine. 2018;15(5), em71. https://www.webofscience.com/wos/woscc/summary/54c678d3-cb3e-4127-aea5-c98890f233ce-997a285f/relevance/1 .
- Çoban H, Ediger D. The relationship between allergy and asthma control, quality of life, and emotional status in patients with asthma: a cross-sectional study. Ann Allergy Clin Immunol 2014; 21;10(1):67. https://pubmed.ncbi.nlm.nih.gov/25642249/
- Kalpaklioğlu AF, Baççioğlu A. Evaluation of quality of life: impact of allergic rhinitis on asthma. J Investig Allergol Clin Immunol. 2008;18(3):168-173. https://pubmed.ncbi.nlm.nih.gov/18564627/
- Kalpaklioğlu AF, Kara T, Kurtipek E, Saygun M. Effect of body mass index on quality of life in allergic/asthmatic patients. Allergy Asthma Proc 2006;27(6):499-503. https://pubmed.ncbi.nlm.nih.gov/17176785/
- Özbey Ü, Balaban S, Sözener ZÇ, Uçar A, Mungan D, Mısırlıgil Z. The effects of diet-induced weight loss on asthma control and quality of life in obese adults with asthma: a randomized controlled trial. J Asthma. 2020;57(6):618-626. https://pubmed.ncbi.nlm.nih.gov/30907198/
- Daşdemir KA, Suner-Keklik S. Physical activity, sleep, and quality of life of patients with asthma during the COVID-19 pandemic. J Asthma. 2022;59(7):1484-1490. https://pubmed.ncbi.nlm.nih.gov/34000956/
- Oğuzülgen İ. K, Türktaş H. Bronşiyal astımda hasta eğitiminin hastalığın prognozu, Solunum Fonksiyonları ve Yaşam Kalitesine Etkisi. Tüberküloz ve Toraks. 2001; 49(4), 421-430. http://www.tuberktoraks.org/managete/fu_folder
- Yilmaz A, Akkaya E. Evaluation of long-term efficacy of an asthma education programme in an out-patient clinic. Respir Med 2002; 96(7), 519-524. https://pubmed.ncbi.nlm.nih.gov/12194637/
- Durna Z, Özcan Ş. Evaluation of self-management education for asthmatic patients. J Asthma, 2003;40(6), 631-643. https://pubmed.ncbi.nlm.nih.gov/15765820/
- Kaya Z, Erkan F, Ozkan M, Ozkan S, Kocaman N, Ertekin BA, Direk N. Self-management plans for asthma control and predictors of patient compliance. J Asthma. 2009;46(3):270-275. https://pubmed.ncbi.nlm.nih.gov/19373635/
- Pur Ozyigit L, Ozcelik B, Ozcan Ciloglu S, Erkan F. The effectiveness of a pictorial asthma action plan for improving asthma control and the quality of life in illiterate women. J Asthma. 2014;51(4):423-428. https://pubmed.ncbi.nlm.nih.gov/24200510/
- Sekibağ Y, Borekci S, Gemicioglu B. Adherence, quality of life, and satisfaction with conventional fix combined therapy versus maintenance and reliever therapy in patients with asthma after inhaler training. J Asthma. 2022;59(9):1819-1830. https://pubmed.ncbi.nlm.nih.gov/34388078/
- Cingi C, Yorgancioglu A, Cingi CC, et al. The "physician on call patient engagement trial" (POPET): measuring the impact of a mobile patient engagement application on health outcomes and quality of life in allergic rhinitis and asthma patients. Int Forum Allergy Rhinol. 2015;5(6):487-497. https://pubmed.ncbi.nlm.nih.gov/25856270/
- Sakar A, Yorgancioğlu A, Aydemir O, Sepit L, Celik P. Effect of severity of asthma on quality of life. Tuberk Toraks. 2007;55(2):135-140. https://pubmed.ncbi.nlm.nih.gov/17602340/
- Bektas HA, Keser İK. Reliability and validity of the Assessment of Quality of Life in Asthma Patients (QLQ-Asthma) in a sample of adult asthmatic patients in Turkey. J Clin Nurs. 2011;20(1-2):127-135. https://pubmed.ncbi.nlm.nih.gov/21059126/
- Alpaydin AO, Bora M, Yorgancioglu A, Coskun AS, Celik, P. Asthma control test and asthma quality of life questionnaire association in adults. Iran J Allergy Asthma Immunol. 2012;11(4)301-307. https://pubmed.ncbi.nlm.nih.gov/23264406/
- Kalpaklioglu AF, Kara T, Kurtipek E, Kocyigit P, Ekici A, Ekici M. Evaluation and impact of chronic cough: comparison of specific vs generic quality-of-life questionnaires. Ann Allergy, Asthma Immunol 2005; 94(5), 581-585. https://pubmed.ncbi.nlm.nih.gov/15945562/
- Sahin B, Wan TT. The reliability and validity of the Turkish version of the asthma quality of life questionnaire and structural equation modeling of the quality of life of asthma patients. International J Public Policy, 2008; 3(5-6), 443-461. https://ideas.repec.org/a/ids/ijpubp/v3y2008i5-6p443-461.html
- Sahin B, Tatar M. Factors affecting use of resources for asthma patients. J Med Syst. 2006; 30(5):395-403. https://pubmed.ncbi.nlm.nih.gov/17069003/
- Alpaydin, AO, Yorgancioglu A, Yilmaz O, et al. Validity and reliability of "Asthma Quality of Life Questionnaire" in a sample of Turkish adult asthmatic patients. Tuberk Toraks 2011;59(4):321-7. https://pubmed.ncbi.nlm.nih.gov/22233301/
- Ozer AY, Karaca S, Senocak E, Oguz S, Polat MG. Does kinesiophobia limit physical activity and quality of life in asthmatic patients? Int J Rehabil Res. 2022 1;45(3):230-236. https://pubmed.ncbi.nlm.nih.gov/35665633/
- Cerrahoglu L, Susin A, Duruöz T, Çelik P, Uyanik BS. Postmenopozal astımlı kadınlarda inhale kortikosteroidlerin kemik mineral yoğunluğu, kemik yapım yıkım belirteçleri ve yaşam kalitesi testleri üzerine Etkileri. Turk J Osteoporos 2004;10(3).124-130. http://www.tuberktoraks.org/managete/fu_folder/2001-04/2001-49-4-421-430.pdf
- Yazıcı ZM, Sayın I, Bozkurt E, Kayhan FT. Effect of montelukast on quality of life in subjects with nasal polyposis accompanying bronchial asthma. Kulak Burun Bogaz Ihtis Derg. 2011;21(4):210-214. https://pubmed.ncbi.nlm.nih.gov/21762051/
- Erdoğan Yüce G, Taşcı S. Effect of pranayama breathing technique on asthma control, pulmonary function, and quality of life: A single-blind, randomized, controlled trial. Complement Ther Clin Pract. 2020;38:101081. https://pubmed.ncbi.nlm.nih.gov/32056817/
- Bahçecioğlu Turan G, Tan M. The effect of yoga on respiratory functions, symptom control and life quality of asthma patients: A randomized controlled study. Complement Ther Clin Pract. 2020;38:101070. https://pubmed.ncbi.nlm.nih.gov/31679902/